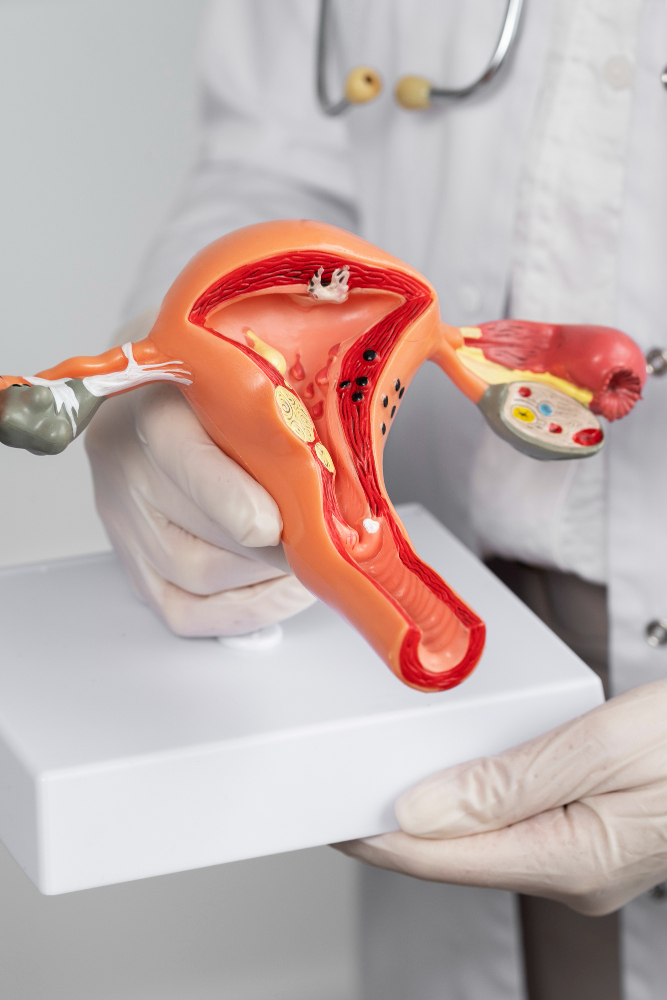
Qu’est-ce que la descente d’organe ?
La descente d’organe, également appelée prolapsus, est une condition qui survient lorsque les organes situés dans le pelvis (comme la vessie, l’utérus ou le rectum) ne sont plus maintenus correctement en place. Les muscles et les ligaments du plancher pelvien, qui soutiennent ces organes, se relâchent, permettant à ces derniers de descendre et de faire pression sur la paroi vaginale. Ce phénomène touche principalement les femmes, surtout après une grossesse ou un accouchement, mais il peut aussi survenir avec l’âge ou en raison de certains efforts physiques répétés.
Le prolapsus peut concerner différents organes, ce qui explique les symptômes variés que les patientes peuvent ressentir. Certaines peuvent avoir une sensation de lourdeur ou de pression dans le bas ventre, tandis que d’autres éprouvent des difficultés à uriner, ou même de l’incontinence urinaire. Il est important de comprendre que cette condition, bien que fréquente, n’est pas une fatalité et peut être traitée avec succès. La reconnaissance des premiers signes et la consultation d’un spécialiste sont essentielles pour obtenir un diagnostic précis et choisir le traitement le plus adapté. Dans les sections suivantes, nous examinerons plus en détail les symptômes, causes et traitements disponibles pour la descente d’organe.
Les symptômes et causes de la descente d’organe
Les symptômes de la descente d’organe peuvent varier en fonction de l’organe affecté et de la gravité du prolapsus, mais certains signes sont communs et doivent alerter. Le symptôme le plus fréquent est la sensation de lourdeur ou de pression dans le bas ventre ou au niveau du vagin. Cela peut donner l’impression qu’un organe « tombe », surtout après une journée d’effort ou en position debout prolongée. Ce sentiment peut s’accompagner de douleurs dans la région pelvienne ou dans le bas du dos.
Les femmes peuvent éprouver des difficultés à retenir leur urine, surtout lorsqu’elles toussent, rient ou font des efforts physiques. Dans certains cas, la descente de l’utérus ou du rectum peut entraîner des troubles intestinaux, tels que la constipation ou une difficulté à évacuer les selles. Il n’est pas rare non plus que certaines patientes ressentent une gêne ou des douleurs lors des rapports sexuels.
Les causes de la descente d’organe sont multiples, mais les plus fréquentes incluent les accouchements, en particulier si ceux-ci ont été difficiles ou multiples, ainsi que le vieillissement, qui affaiblit naturellement les muscles du pelvis. La ménopause joue également un rôle important en raison de la diminution des hormones, notamment des œstrogènes, qui affecte la tonicité des tissus. D’autres facteurs de risque incluent l’obésité, les antécédents familiaux, ou encore le port de charges lourdes de manière répétée.
Il est essentiel de prêter attention à ces symptômes, car plus ils sont détectés tôt, plus il est possible de mettre en place des solutions conservatrices pour limiter l’aggravation du prolapsus. Dans les parties suivantes, nous aborderons les méthodes de diagnostic et les différentes formes de traitement disponibles.
Le diagnostic et les différents types de prolapsus
Le diagnostic de la descente d’organe est généralement posé à la suite d’un examen clinique effectué par un médecin, souvent un gynécologue ou un urologue. L’examen le plus courant pour évaluer la situation est l’examen pelvien. Lors de cet examen, le médecin peut observer une protrusion ou une « bosse » au niveau du vagin, signe que les organes ont effectivement bougé de leur position normale. Il peut aussi demander à la patiente de pousser ou de tousser pour mieux évaluer la gravité du prolapsus et la descente des organes concernés.
Il existe plusieurs types de prolapsus en fonction des organes touchés. Le plus courant est le prolapsus vésical, ou cystocèle, où la vessie descend et pousse sur la paroi antérieure du vagin. Le prolapsus utérin survient lorsque l’utérus descend dans le vagin, tandis que le prolapsus rectal, ou rectocèle, concerne la descente du rectum, entraînant parfois des difficultés pour aller à la selle.
En plus de l’examen pelvien, d’autres tests peuvent être prescrits pour évaluer l’impact de la descente d’organe sur les fonctions urinaires ou digestives. Par exemple, une échographie pelvienne ou une IRM peuvent être utilisées pour mieux visualiser les structures internes du pelvis et l’étendue du prolapsus. Dans les cas d’incontinence urinaire associée, un bilan urodynamique peut être réalisé pour comprendre les troubles urinaires.
Il est important de consulter un spécialiste dès l’apparition des symptômes, car cela permet de poser un diagnostic précis et de déterminer le traitement le plus adapté. Un diagnostic précoce peut souvent éviter une aggravation de la situation et permettre une prise en charge plus douce, comme la rééducation du plancher pelvien. Dans la partie suivante, nous détaillerons les différentes options de traitement, allant des solutions conservatrices à la chirurgie.
Les traitements disponibles : de la rééducation à la chirurgie
Le traitement de la descente d’organe dépend de la gravité du prolapsus et des symptômes ressentis par la patiente. Dans les cas les plus légers, où les symptômes sont modérés, des solutions conservatrices sont souvent proposées en première intention, notamment la rééducation du plancher pelvien. Cette rééducation, réalisée par un kinésithérapeute spécialisé, consiste en des exercices destinés à renforcer les muscles du pelvis. Ces exercices aident à stabiliser les organes et à réduire la progression du prolapsus. Il s’agit d’une méthode non invasive, efficace pour les prolapsus peu avancés, et souvent combinée avec des changements d’habitudes de vie, comme la perte de poids ou l’adaptation des efforts physiques.
Dans certains cas, un dispositif médical appelé pessaire peut être utilisé. Le pessaire est un anneau en silicone ou en plastique inséré dans le vagin pour soutenir les organes et réduire la gêne liée à la descente d’organe. Il est particulièrement adapté aux femmes qui ne souhaitent pas ou ne peuvent pas subir une intervention chirurgicale, et il peut être retiré facilement. Cependant, son efficacité dépend de la taille et du type de prolapsus.
Lorsque la descente d’organe devient plus prononcée et que les solutions conservatrices ne suffisent plus à soulager les symptômes, la chirurgie peut être envisagée. Plusieurs techniques chirurgicales existent pour corriger un prolapsus. Une des techniques est la chirurgie par voie vaginale, qui consiste à remettre les organes en place et à renforcer les tissus affaiblis à l’aide de sutures ou d’un filet. Dans certains cas, notamment lors de prolapsus utérin, une hystérectomie (ablation de l’utérus) peut être réalisée si la patiente ne souhaite plus avoir d’enfants.
Le choix du traitement chirurgical dépend de l’âge, de l’état de santé général de la patiente, et de la gravité du prolapsus. Il est important que chaque femme discute avec son médecin des différentes options et des risques potentiels pour déterminer la solution la plus adaptée à son cas. La rééducation post-opératoire peut également jouer un rôle dans le renforcement des muscles pelviens après l’intervention pour prévenir les récidives.
Prévenir la descente d’organe : conseils pour protéger le plancher pelvien
La prévention de la descente d’organe repose sur quelques habitudes et pratiques simples, qui permettent de maintenir un plancher pelvien solide et en bonne santé. Un des éléments clés est la rééducation préventive des muscles du pelvis, même en l’absence de prolapsus. Des exercices spécifiques, comme les exercices de Kegel, sont recommandés pour renforcer les muscles pelviens. Ces exercices consistent à contracter et relâcher les muscles utilisés pour arrêter la miction, et peuvent être réalisés discrètement au quotidien.
Outre les exercices, adopter un mode de vie sain est essentiel pour prévenir la descente d’organe. La gestion du poids joue un rôle important, car un excès de poids exerce une pression supplémentaire sur le plancher pelvien, augmentant ainsi le risque de prolapsus. De plus, éviter le port régulier de charges lourdes et limiter les efforts excessifs qui sollicitent les muscles abdominaux peuvent également contribuer à préserver l’intégrité du plancher pelvien.
Il est également recommandé de traiter rapidement des troubles comme la constipation chronique, car les efforts répétés pour aller à la selle peuvent affaiblir les muscles pelviens au fil du temps. De même, les femmes qui ont subi plusieurs accouchements peuvent bénéficier d’une rééducation postnatale pour aider leurs muscles à retrouver leur tonicité.
En cas de premiers symptômes de prolapsus, il est essentiel de consulter un médecin rapidement pour évaluer la situation et éviter une aggravation. Une intervention précoce, qu’elle soit par rééducation ou à l’aide d’un pessaire, peut empêcher la progression du prolapsus vers des formes plus sévères nécessitant une chirurgie.
Enfin, une prise en charge globale et continue, incluant un suivi médical régulier, permet non seulement de prévenir la descente d’organe, mais aussi de maintenir une qualité de vie satisfaisante. Les patientes qui sont informées et proactives dans la gestion de leur santé pelvienne réduisent considérablement les risques d’apparition ou d’aggravation du prolapsus.
- La descente d’organe, ou prolapsus, est une condition où les organes du pelvis (vessie, utérus, rectum) ne sont plus maintenus correctement en place, provoquant une pression sur les parois du vagin. Cela survient souvent à cause d’un affaiblissement des muscles du plancher pelvien.
- Les symptômes incluent une sensation de lourdeur ou de pression dans le bas-ventre, des douleurs dans le bas du dos, et parfois des douleurs pendant les rapports sexuels. Ces signes doivent inciter à consulter un médecin.
- Les principales causes sont les accouchements, l’âge, la ménopause, l’obésité, et les efforts physiques répétés. La diminution des hormones après la ménopause contribue également à l’affaiblissement des tissus du pelvis.
- Les traitements incluent la rééducation périnéale pour renforcer les muscles du plancher pelvien, l’utilisation de pessaires pour soutenir les organes, et la chirurgie pour repositionner les organes dans les cas plus graves. Le choix du traitement dépend de la gravité du prolapsus.
- Oui, il est possible de prévenir la descente d’organe en pratiquant des exercices de renforcement du plancher pelvien, en maintenant un poids santé, et en évitant les efforts excessifs qui sollicitent les muscles abdominaux. La rééducation après un accouchement est également recommandée pour renforcer les muscles pelviens.